網膜静脈閉塞症とは
網膜静脈閉塞は、カメラのフィルムにあたる「網膜」という組織に血液を送る血管(静脈)が詰まって、血流が停滞することにより、網膜への酸素や栄養の供給が途絶えてしまう病気です。
十分な血流が流れなくなると、網膜は正常に機能しなくなり、視界がぼやけたり、視力が低下するなどの症状が引き起こされます。また、血流が滞ることで行き場を失った血液や血漿成分が血管外へ漏れ出し、眼底出血や網膜のむくみ(黄斑浮腫)を生じます。
基本的には50歳〜60歳以降の中高年の方に多く起こる病気で、高血圧、動脈硬化、糖尿病、脂質異常症(高脂血症)などの生活習慣病(全身疾患)が大きなリスクファクターになります。
特に発症者の約80%に高血圧があると言われており、網膜の血管の動脈硬化が進行することが主な原因です。また、遠視、緑内障などの眼の病気のある人にも発症しやすくなります。
ごく稀ですが、20代〜30代の若年層で発症することもあり、その場合は高血圧を伴わず、血管の炎症などが原因となっていることが多くみられます。
網膜静脈閉塞症の分類
網膜静脈閉塞症は、血管が詰まる場所によって「網膜中心静脈閉塞症」と「網膜静脈分枝閉塞症」の大きく2つに分けられます
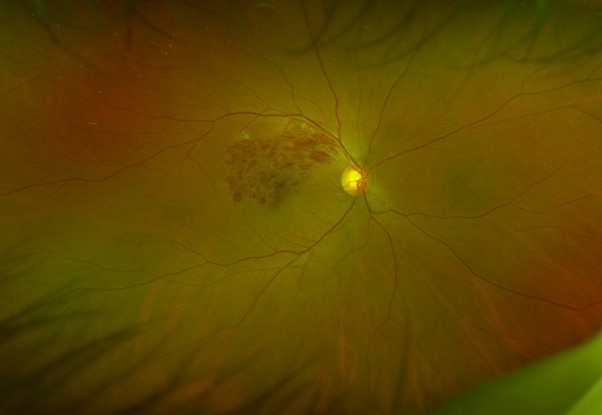
網膜静脈分枝閉塞症
網膜内で枝分かれしている比較的太い静脈の血流障害によって生じるタイプです。
網膜の動脈と静脈が交差している部分では血管の外壁を共有しているため、動脈硬化によって静脈が圧迫され、閉塞や血栓が起こりやすくなります。
網膜静脈閉塞症全体の約8割を占め、発症の頻度は網膜中心静脈閉塞症の4〜5倍程高くなります。
詰まった領域の網膜だけが局所的に障害されるため、視力や視野への影響は限定的になることもあります。
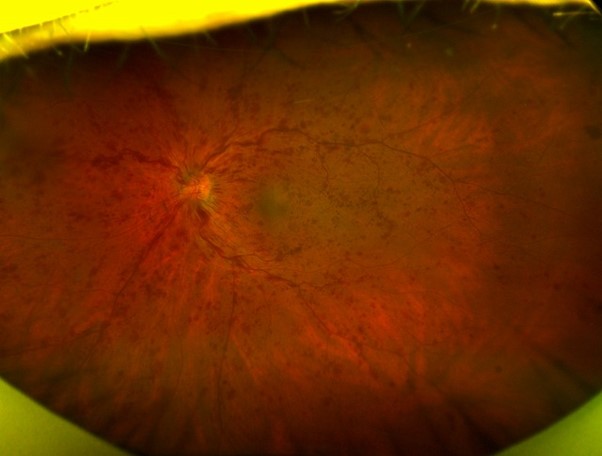
網膜中心静脈閉塞症
網膜から流れ出す静脈が最後に一本にまとまった根元の部分(網膜中心静脈)の血流障害で生じるタイプです。
眼球全体の血流が悪化するため、広い範囲の網膜が障害され、分枝閉塞症よりも視機能に与える影響は大きくなります。
眼底出血や黄斑浮腫が高度に生じることが多く、後述する失明につながるような重篤な合併症のリスクも高まります。
網膜静脈閉塞症の症状
網膜静脈閉塞症の主な症状は、突然の視力低下や視野異常です。
痛みなどの自覚症状を伴わないため、気づきにくいことがあります
。
人間は普段両眼で物を見ているため、片眼だけに発症した場合は初期段階の異常に気づきにくく、発見が遅れるケースも少なくありません。
また、自覚症状が少ないまま水面下で病状が進行し、後になって目の中で出血(硝子体出血)が起きてから初めてかすみなどを自覚することもあります。
症状の現れ方や程度は、閉塞した血管の種類や部位によって異なります。
視力低下
最も一般的な症状の一つで、急に視力が低下したり、ものがぼやけて見えたりします。
網膜の中心部であり視力に直結する「黄斑」にむくみ(黄斑浮腫)が及ぶと、著しい視力低下を引き起こします。
視力低下の程度は、軽度なもの(1.0近く保たれる場合)から、目の前で手が動くのが分かる程度(手動弁)といったほとんど見えなくなるほどの重度なものまで様々です。
変視症・小視症
ものが歪んで見える症状が現れることがあります。これは、網膜のむくみや出血などが原因で網膜の構造自体が変形してしまうために起こります。直線が波打って見えたり、左右の眼で見えるものの大きさが異なり、実際よりも大きくまたは小さく見えたり(小視症)することがあります。
霧視
目にかすみがかかったように見える症状です。血流の悪くなった領域では、網膜の機能が低下する ため、視界の一部、または全体がぼやけます。網膜静脈分枝閉塞症の場合、詰まった血管の場所に対応して、視野の「上半分」や「下半分」だけが薄暗く見えにくくなり、残りの半分は正常に見えるといった特徴的な視野の欠け(視野異常)が現れることがあります。
これらの症状は、網膜静脈閉塞の範囲や程度によって単独で、あるいは組み合わさって現れることがあります。
特に、突然の視力低下や視界の異常を感じた場合は、放置せずにすぐに眼科を受診することが重要です。早期に適切な治療を受けることで、視力障害の進行を食い止められる可能性があります。
網膜静脈閉塞症の検査について
網膜血管閉塞の診断には、様々な眼科検査が行われます。これらの検査を通じて、血管の状態、網膜の変化、そして視機能の状態を詳しく評価し、適切な治療方針を決定します。
視力検査
基本的な検査ですが、視力低下の程度を把握するために重要です。矯正視力や裸眼視力を測定し、視機能への影響を評価します。
眼圧検査
眼球内の圧力を測定する検査です。網膜静脈閉塞自体が直接眼圧に影響を与えることは少ないですが、血管新生緑内障などの重大な合併症の有無を確認するために行われます。
細隙灯顕微鏡検査
角膜・水晶体・眼底の状態を詳しく観察します。瞳孔を開く目薬(散瞳薬)を使用し、網膜の出血、血管の異常、浮腫などを直接確認できます。
眼底写真検査
眼底の様子を写真に記録します。広範囲の網膜の状態把握や、治療前後の経時的な比較に用いられます。
蛍光眼底造影検査
蛍光色素(造影剤)を腕の静脈から注入し、眼底血管を連続撮影します。詰まり具合や血液が途絶えている範囲(虚血領域)、もろい異常な血管(新生血管)の有無を詳細に評価します。
OCT検査(光干渉断層計)
近赤外光を用いて網膜断面を三次元画像化し、厚み・構造変化、視力低下に直結する黄斑浮腫の有無や程度をミリ単位で詳しく評価します。治療効果判定にも欠かせない検査です。
視野検査
視野の広さや欠損の有無、範囲を調べ、視野異常の程度や範囲を把握します。
アムスラーチャートによるチェック
ご自宅でもアムスラーチャート(格子状の表)を使って、自己チェックをすると見え方の変化(ゆがみや欠け)に自分で気づくことができます。ふだんは両眼でものを見るので、片眼の変化には気が付きにくく、たまに片目を隠して 片眼ずつチェックすることが重要 です。
▶アムスラーチャートはこちら
これらの検査を組み合わせることで、網膜静脈閉塞の正確な診断、分類、重症度評価が可能となり、個々の患者さんに合わせた最適な治療計画を立てることができます。自覚症状がなくても、定期的な眼科検診を受けることが、早期発見・早期治療につながります。
網膜静脈閉塞症に伴う合併症について
網膜静脈閉塞症は、発症後しばらく経過してから視力を脅かす様々な合併症を引き起こす危険性があります。
黄斑浮腫
発症からまもない急性期には、血流が滞って行き場を失った血液や、血管から漏れ出した血漿成分が網膜の中心部(黄斑部)に貯留すると、黄斑浮腫(むくみ)を形成します。
眼圧の上昇(血管新生緑内障)
網膜の血流が途絶え酸素不足(虚血)になると、網膜の細胞から「VEGF(血管内皮増殖因子)」というSOS信号のような物質が放出されます。
このVEGFの働きにより、目の前方(虹彩や隅角)に異常な新しい血管(新生血管)が生え、目の中の液体の出口を塞いでしまうことで眼圧が急激に上昇します。
これを血管新生緑内障と呼び、網膜中心静脈閉塞症で発症しやすく、一般的な緑内障に比べて治療が非常に難しく失明のリスクも高い恐ろしい合併症です。
硝子体出血
発症から数ヶ月〜数年経過した慢性期には、虚血を補うために網膜に生えてきた新生血管が破れ、眼球内(硝子体)に大出血を生じることがあります。新生血管は非常にもろく破れやすいのが特徴です。
網膜剥離
新生血管が増殖膜という組織を作り、それが網膜と硝子体を癒着させ、引っ張ることで網膜に穴が開き(裂孔)、網膜剥離に至ることがまれにあります。はがれた網膜は急速に機能を失うため、迅速な対応(手術)が必要です。
網膜静脈閉塞症の治療について
黄斑浮腫に行われる治療
黄斑浮腫は、網膜静脈閉塞症の一番重要な合併症です。血管から漏れ出した血液成分が黄斑部にたまると、網膜がむくんで黄斑浮腫を形成します。
また、虚血になった網膜が産生するサイトカイン(VEGF)は、血管から血液成分の漏れを促進するので、更に、黄斑浮腫は悪くなっていきます。黄斑浮腫は中心窩に及ぶことが多く、中心窩に及ぶと視力は大きく低下します。
黄斑浮腫は自然に治ることもありますが、最近は、積極的に治療を行うことが多くなってきました。
しかし、いったん症状が生じると、見え方が完全に元に戻ることは少なくなります。
現在、黄斑浮腫に対しては、抗VEGF薬の硝子体注射が第1選択の治療になっています。虚血網膜から産生されるVEGFの働きをブロックする薬剤を眼の中に注射します。目薬の麻酔を行いますので、ほとんど痛みはありません。
注射に対する反応が良い場合、数日で黄斑浮腫は消失し、自覚症状も改善が見られ
ます。しかし、注射から数か月後で再発することが多いので、再発しなくなるまで状態を見ながら何度か注射を必要とします。それ以外にも、硝子体手術、レーザー光凝固術、ステロイドの注射などを行うこともあります。
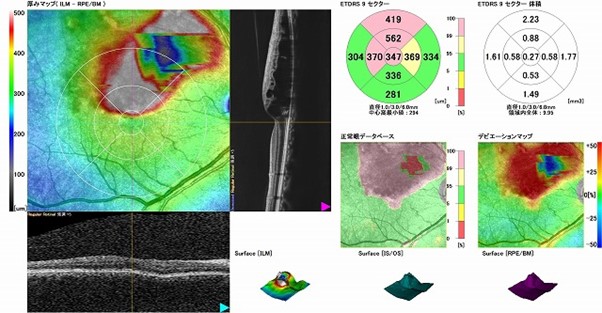
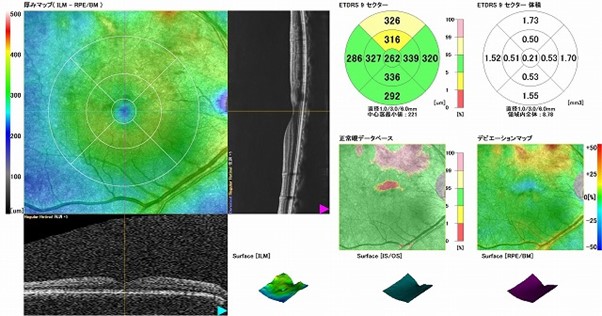
網膜新生血管、硝子体出血に行われる治療
網膜静脈の血液の流れが悪くなると、しばしば、その領域の毛細血管が詰まってしまいます。
広い範囲の毛細血管に血液が流れなくなると、虚血網膜から産生されるサイトカイン(VEGF)により、網膜上に新しい血管(網膜新生血管)が発生することがあります。網膜新生血管に対して硝子体の牽引がかかると眼内に出血(硝子体出血)が生じます。
硝子体出血は慢性期の合併症ですので、網膜静脈閉塞症が生じてから数年後に発症することが多いでしょう。
広範囲の網膜の毛細血管が詰まっている場合(虚血型)には、虚血網膜からのVEGF産生を抑えるために、予防的にレーザー光凝固術を行います。
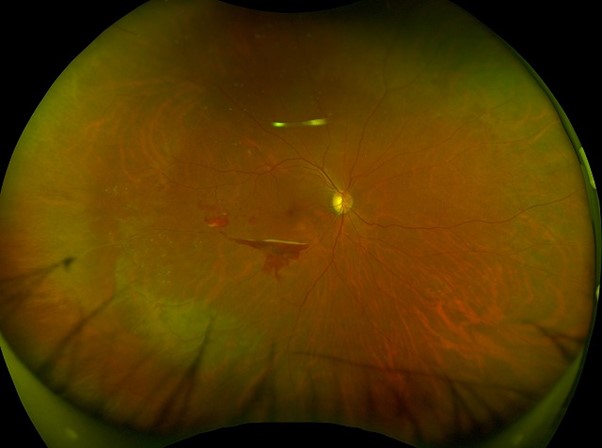
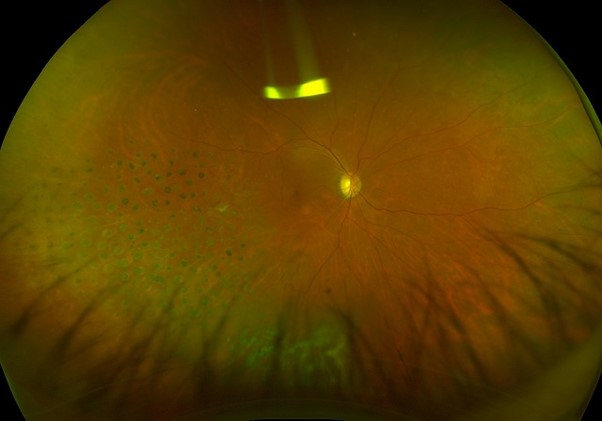
これは視力を回復させるための治療ではなく、病態の悪化を止め、将来的な大出血を予防する目的で行われます。また、すでに網膜新生血管が生じている場合にも、新生血管を退縮させる目的で、レーザー光凝固術を行います。
新生血管から硝子体出血がすでに発症し、充分にレーザー光凝固術を行うことが難しい場合には、硝子体手術によって濁りや出血を除去した上で、レーザー光凝固術を行います。
血管新生緑内障に対する治療
網膜中心静脈閉塞症において、広い虚血網膜を伴っている場合、産生されたサイトカイン(VEGF)によって虹彩や隅角に新生血管が生じることがあります。
この隅角新生血管は、隅角を閉塞させ、眼圧を上昇させることがあります。この状態を血管新生緑内障とよび、治りにくいタイプの緑内障です。
網膜静脈分枝閉塞症では通常、血管新生緑内障に至ることはまれです。網膜中心静脈閉塞症において、広い虚血網膜を伴っている場合、血管新生緑内障を予防するために、広く網膜にレーザー光凝固術を行います。
• すでに血管新生緑内障が発症し、眼圧が上昇している場合には、抗VEGF薬の硝子体注射を行い、その上で、広く網膜にレーザー光凝固術を行います。
• それでも眼圧のコントロールができない場合は、眼圧を下げるために点眼薬、内服薬の処方を行います。
• 点眼薬や内服薬でも眼圧がコントロールできない場合には、視神経を保護するために緑内障手術を行います。
網膜静脈閉塞の治療は、患者さんの状態に合わせて個別に行われるため、定期的な眼科受診と医師の指示に従うことが非常に重要です。
また、網膜静脈閉塞症の多くは高血圧や動脈硬化などの全身疾患が深く関与しているため、眼科での治療と同時に、高血圧、糖尿病、高脂血症などの基礎疾患を内科でしっかり管理(コントロール)することが、進行抑制や反対の目での発症を防ぐために不可欠となります。
日常生活でも塩分や脂質・糖分の摂りすぎに注意し、適度な運動を心がけながら、医師と連携して治療を進めていくことが大切です。
